Endokrynologia Pediatryczna, Tom 2 | Rok 2003 | Nr 2(3)
DOI: 10.18544/EP-01.02.02.0198
Wpływ wprowadzenia obligatoryjnego modelu profilaktyki jodowej na niektóre wskaźniki podaży tego pierwiastka oraz na częstość poszczególnych rozpoznań cytologicznych w guzkach tarczycy u dzieci makroregionu łódzkiego
1Klinika Endokrynologii i Terapii Izotopowej UM w Łodzi, Instytut Centrum Zdrowia Matki Polki (ICZMP)
2Poradnia Endokrynologiczna Uniwersyteckiego Szpitala Klinicznego nr 3 im. S. Sterlinga w Łodzi
3Klinika Endokrynologii i Terapii Izotopowej UM w Łodzi, Instytut Centrum Zdrowia Matki Polki (ICZMP); Poradnia Endokrynologiczna Uniwersyteckiego Szpitala Klinicznego nr 3 im. S. Sterlinga w Łodzi
Słowa kluczowe: niedobór jodu, profilaktyka jodowa, wole, joduria, badania przesiewowe u noworodków, BAC tarczycy
Streszczenie
Wstęp: Makroregion łódzki – podobnie jak przeważająca część Polski – jeszcze do niedawna należał do obszaru występowania endemii wola o nasileniu umiarkowanym. Wprowadzenie obligatoryjnego modelu profilaktyki jodowej wpłynęło na zmianę wartości wskaźników w kierunku świadczącym o wzroście spożycia tego pierwiastka.
Celem pracy była ocena wpływu stosowania profilaktyki jodowej w modelu obligatoryjnym na: 1) częstość występowania wola nietoksycznego i wartość jodurii u młodzieży szkolnej, 2) odsetek TSH > 5mU/L u noworodków, 3) częstość przemijającej niedoczynności tarczycy (PNT) u noworodków oraz 4) dystrybucję poszczególnych rozpoznań cytologicznych w guzkach tarczycy u dzieci.
Materiał i metody: Częstość wola i stężenie jodków w moczu oceniono u 104 dzieci w roku 1994 oraz u 207 w 1999 roku. Stężenia TSH u noworodków i częstość przemijającej niedoczynności tarczycy (PNT) oceniono na podstawie badań przesiewowych wykonanych u 233 420 noworodków urodzonych w województwie łódzkim w latach 1993–2002. W celu oceny częstości rozpoznań cytologicznych w guzkach tarczycy u dzieci, analizie porównawczej poddano wyniki 329 badań cytologicznych materiału uzyskanego metodą biopsji aspiracyjnej cienkoigłowej (BAC) tarczycy, wykonanych w ICZMP w Łodzi w latach 1992-2001.
Wyniki i wnioski: W wyniku zastosowania obligatoryjnego modelu profilaktyki jodowej uległy normalizacji wskaźniki występowania chorób z niedoboru jodu. Zmniejszyła się częstość wola u dzieci z 37,5% w 1994 do 1,4% w 1999 roku, zwiększyło się średnie stężenie jodków w moczu, zmniejszyła się wartość odsetka noworodków z TSH > 5 mU/L z 16,28% w 1993 do 4,35% w 2002 roku, a także częstość PNT z 1 : 2897 w 1993 do 1 : 48 125 w 2002 roku. W sposób istotny zmienił się rozkład poszczególnych rozpoznań cytologicznych chorób tarczycy: zaobserwowano wzrost częstości występowania przewlekłego zapalenia tarczycy i obniżenie częstości rozpoznań gruczolaków pęcherzykowych
Wprowadzenie
Jod – pierwiastek niezbędny do syntezy hormonów tarczycy – odgrywa zasadniczą rolę w ustroju człowieka. Hormony tarczycy sterują procesami metabolicznymi wszystkich komórek, w tym procesem wzrastania organizmu. Są one niezbędne do prawidłowego przebiegu procesu dojrzewania i różnicowania neuronów, mielinizacji włókien nerwowych, a w okresie dojrzewania – do kształtowania rozwoju psychoemocjonalnego. Mają istotny wpływ na gospodarkę wapniowo-fosforanową w tym – procesy formowania kośćca, na metabolizm białek, tłuszczów i węglowodanów, bilans wodny oraz zużycie tlenu i procesy energetyczne.
Rozmieszczenie jodu, w różnych rejonach świata nierównomierne, spowodowane jest długotrwałym wypłukiwaniem tego pierwiastka z gleby przez topniejące lody i deszcze oraz spływaniem jodu wraz z wodą do naturalnych lub sztucznych zbiorników wodnych.
Główny rezerwuar jodu w przyrodzie to gleba, z której pierwiastek ten przedostaje się do wody, powietrza i roślin. Do organizmu człowieka i zwierząt jod trafia przede wszystkim ze spożytymi pokarmami oraz wypitą wodą.
Zarówno nadmiar, jak i niedobór jodu – zaburzając mechanizmy regulacyjne czynności tarczycy – mają niekorzystny wpływ na stan czynnościowy gruczołu.
Nadmiar jodu hamuje proteolizę tyreoglobuliny (Tg) w tarczycy, zmniejsza jodochwytność tarczycy, w skrajnych przypadkach może doprowadzić do jej niedoczynności.
Niedobór jodu zwiększa wrażliwość gruczołu tarczowego na działanie TSH oraz zdolność gromadzenia jodu przez tarczycę.
Ważnym mechanizmem adaptacyjnym do niedoboru jodu jest wzmożona synteza monojodotyrozyny (MIT), a zatem w warunkach niedoboru jodu dochodzi do preferencyjnego wytwarzania z połączenia MIT z dijodotyrozyną (DIT) trijodotyroniny (T3) – hormonu o kilkakrotnie większej aktywności biologicznej niż tyroksyna (T4) [1]. Ze względu na krótszy okres biologicznego półtrwania T3 od T4, w warunkach niedoboru jodu biosynteza hormonów tarczycy jest przyspieszona. Powoduje to zmniejszenie ilości tyreoglobuliny w koloidzie i zmniejszenie zapasów hormonów tarczycy. Jednocześnie jod uwolniony w procesie odjodowania jodotyrozyn ulega pełnej reutylizacji, a jego wydalanie z moczem znacznie maleje.
W warunkach długotrwałego utrzymywania się niedoboru jodu zawodzą mechanizmy autoregulacyjne i dochodzi do zachwiania funkcjonowania osi podwzgórze-przysadka-tarczyca. Wiadomo, że aż 75-90% T3 w komórkach mózgu powstaje w mechanizmie konwersji z T4. A zatem względnie zmniejszone wytwarzanie T4 może w efekcie prowadzić do zmniejszonego stężenia hormonu tarczycy w komórkach tyreotropowych przysadki, a w następstwie do wzrostu stężenia TSH. W warunkach względnego nadmiaru TSH, silnego czynnika wzrostowego dla tarczycy, ujawnia się jego efekt proliferacyjny w stosunku do tyreocytów. W końcowym efekcie dochodzi do powstania wola nietoksycznego, które – jeśli nie jest leczone – przekształca się w wole guzkowe.
Prawidłowe postępowanie lecznicze w wolu guzkowym jest możliwe dopiero po ustaleniu, czy badana zmiana jest zmianą nienowotworową, czy też istnieje w niej podejrzenie procesu nowotworowego łagodnego bądź złośliwego. Odpowiedź na to pytanie uzyskuje się wykonując biopsję aspiracyjną cienkoigłową (BAC) tarczycy, monitorowaną badaniem ultrasonograficznym (USG), która w algorytmie diagnostycznym wola guzkowego zajmuje miejsce centralne [2]. Metoda ta jest szczególnie cenna u dzieci, u których wczesne ujawnienie raka zróżnicowanego tarczycy wiąże się z bardzo dobrym rokowaniem [3]. Wiadomo, że niedobór jodu sprzyja mutacjom protoonkogenu ras i transformacji nowotworowej zarówno w kierunku raka pęcherzykowego, jak i gruczolaka pęcherzykowego [4]. Prawdopodobnie dlatego w populacjach zamieszkujących obszary niedoboru jodu występuje większy odsetek raka pęcherzykowego wśród zróżnicowanych raków tarczycy [5].
Szczególnie wysoką wrażliwość na niedobór jodu wykazują kobiety w ciąży oraz noworodki. Aktywność tarczycy płodu jest całkowicie zależna od dostępności jodu przechodzącego z krążenia matki [6]. Zaburzenia zapoczątkowane w okresie płodowym, ujawniające się w okresie noworodkowym i niemowlęcym pod postacią przemijającej niedoczynności tarczycy, hipertyreotropinemii, hipotyroksynemii oraz wola [7], mogą być przyczyną nieprawidłowego rozwoju strukturalnego i czynnościowego ośrodkowego układu nerwowego, a w konsekwencji niedorozwoju umysłowego dziecka.
Następstwa niedoboru jodu obserwowane w wielu krajach świata (również w Polsce) były powodem opracowania i sformułowania przez WHO (World Health Organization – Światowa Organizacja Zdrowia) / UNICEF (United Nations International Children’s Emergency Fund – Fundusz Narodów Zjednoczonych Pomocy Dzieciom) / ICCIDD (International Council for Control of Iodine Deficiency Disorders – Międzynarodowa Komisja ds. Kontroli Zaburzeń z Niedoboru Jodu) szczegółowych kryteriów monitorowania niedoboru tego pierwiastka w środowisku [8]. Przedstawiono je w tabeli I.
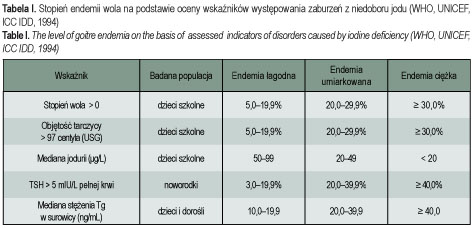
Wprowadzenie w 1997 roku obligatoryjnego modelu profilaktyki jodowej wpłynęło na zmianę wartości wskaźników, w kierunku świadczącym o wzroście spożycia jodu (tab. I) oraz na epidemiologię chorób tarczycy, tj. na częstość występowania przemijającej niedoczynności tarczycy (PNT) u noworodków, przewlekłych zapaleń oraz nowotworów łagodnych tarczycy.
Celem pracy była ocena wpływu stosowania obligatoryjnego modelu profilaktyki jodowej w makroregionie łódzkim na: 1) częstość występowania wola nietoksycznego i wartość jodurii u młodzieży szkolnej; 2) odsetek noworodków z TSH > 5 mIU/L; 3) częstość przemijającej niedoczynności tarczycy u noworodków; 4) dystrybucję poszczególnych rozpoznań cytologicznych w guzkach tarczycy u dzieci i młodzieży w latach 1992–2001.
Materiał i metody
Ocena częstości wola i wartości jodurii u młodzieży szkolnej
Oceniono częstość występowania wola nietoksycznego oraz stężenie jodków w moczu u młodzieży szkolnej z losowo wybranej szkoły (Szkoła Podstawowa nr 1 w Opocznie) w roku 1994 oraz ponownie w roku 1999. W roku 1994 przebadano 104 dzieci (54 dziewczynki i 50 chłopców) w wieku od 6 do 14 lat, średnio 9,8 ± 1,7 lat. W 1999 roku w tej samej szkole przebadano 207 dzieci (104 dziewczynki i 103 chłopców) w wieku od 7 do 15 lat, średnio 9,7 ± 2,4 lat.
Wielkość wola oceniono na podstawie badania palpacyjnego i ultrasonograficznego tarczycy (aparatem Siemens Sonoline SI–400 przy użyciu głowicy liniowej o częstotliwości 7,5 MHz).
Objętość gruczołu tarczowego obliczono sumując objętości poszczególnych płatów (objętość cieśni była pomijana). Wartości objętości płata uzyskano korzystając ze wzoru (Brunn i wsp., 1981): V (mL) = 0,479 x w x d x l, gdzie w = szerokość, d = grubość, l = długość. Jako górną granicę normy objętości tarczycy przyjęto wartości zaproponowane przez Delange’a i wsp. [9].
Pomiary stężeń jodków w moczu przeprowadzono w Zakładzie Tyreologii Instytutu Endokrynologii AM w Łodzi. Stężenia jodków oznaczono według zmodyfikowanej arseninowo–cerowej metody katalitycznej Sandella i Kolthoffa. Zasadą tej metody jest utlenianie jonów arsenu przez jony ceru w obecności jodu, który jest katalizatorem reakcji [10, 11]. Czułość metody wynosi 0,1 μg/dL.
Ocena odsetka noworodków z TSH > 5 mIU/L
Do oceny częstości występowania TSH > 5 mIU/L u noworodków wykorzystywane są badania przesiewowe wrodzonej niedoczynności tarczycy, wykonywane w jednolitym systemie organizacyjnym w całej Polsce. Krew do badań pobierana jest w 4 dobie życia na oddziałach noworodkowych lub w domu przez położne środowiskowe. Krew pobierana jest na bibułę filtracyjną Schleicher and Schuell, a następnie wraz z danymi dziecka trafia do Pracowni Badań Przesiewowych, gdzie próbki są rejestrowane w komputerowej bazie danych. Stężenie TSH w kropli krwi jest określane metodą immunoluminometryczną (LIA) przy użyciu zestawu Byk Sangtec Diagnostica (Niemcy) o czułości 1 mIU/L i współczynniku zmienności międzyseryjnej 8,8%. Dzieci z podwyższonym stężeniem TSH (TSH > 15 mIU/L) objęte są opieką Poradni Endokrynologicznej Instytutu CZMP.
Stężenia TSH u noworodków i częstość przemijającej niedoczynności tarczycy (PNT) oceniono na podstawie danych uzyskanych z badań przesiewowych wykonanych u 233 420 noworodków urodzonych w makroregionie łódzkim w latach 1993-2002.
Ocena dystrybucji poszczególnych rozpoznań cytologicznych tarczycy
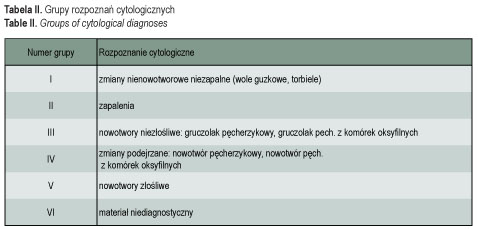
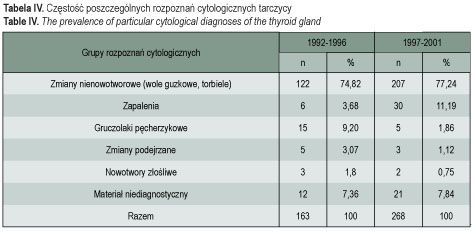
W celu oceny dystrybucji poszczególnych rozpoznań cytologicznych gruczołu tarczowego u dzieci analizie porównawczej poddano wyniki 431 BAC tarczycy wykonanych w Instytucie Centrum Zdrowia Matki Polki w latach 1992–2001 u 388 (90,02%) dziewcząt i 43 (9,98%) chłopców. Najmłodszy pacjent miał 2 lata. Analizą objęto pacjentów do 18 roku życia włącznie (brano pod uwagę rok urodzenia). Średni wiek pacjentów wynosił 15,18 (SD ± 2,31). Oceniono rozkład częstości rozpoznań cytologicznych przed wprowadzeniem modelu obligatoryjnego jodowania soli kuchennej (lata 1992–1996) oraz po jego wprowadzeniu (lata 1997-2001). Wyniki badań cytologicznych podzielono na 6 grup (tab. II).
Wyniki badań
Wśród dzieci badanych w 1994 roku obecność wola stwierdzono u 24 chłopców i 15 dziewcząt. Tak więc częstość występowania wola (wielkość tarczycy oceniana metodą USG) wynosiła 37,5% (wartość ta charakteryzuje wole endemiczne stopnia ciężkiego). Częstość ta była wyższa w grupie chłopców (48%) niż dziewcząt (27,8%) (p < 0,05).
W roku 1999 obecność wola stwierdzono u 2 chłopców i 1 dziewczynki. Częstość występowania wola wśród badanych dzieci wynosiła 1,4% (wartość ta nie upoważnia do rozpoznania wola endemicznego). W grupie chłopców częstość wynosiła 1,9% i była wyższa niż u dziewcząt (1,0%), jednakże różnice te nie były istotne statystycznie.
Różnice między częstością występowania wola wśród przebadanych dzieci w roku 1994 oraz w 1999 (porównując zarówno grupy samych dziewcząt, samych chłopców, jak i obie grupy razem) były istotne statystycznie przy poziomie istotności p < 0,001.
Średnia arytmetyczna oraz mediana jodurii, oznaczone u badanych dzieci w roku 1994, wyniosły 54,1 ± 44,6 μg/L (x ± SD) i 45,2 μg/L (wartość ta według klasyfikacji organizacji WHO, UNICEF oraz ICCIDD charakteryzuje endemię stopnia średniego). Średnia wartość jodurii była wyższa w grupie dziewczynek (xd = 59,5 ± 52,4 μg/L) niż chłopców (xc = 48,2 ± 33,8 μg/L) (NS).
W roku 1999 średnia arytmetyczna wartości jodurii u dzieci obojga płci razem wyniosła 110,6 ± 68,2 μg/L. U dziewczynek – wartość ta była nieznacznie wyższa (115,2 ± 77,8 μg/L) niż u chłopców (106,0 ± 56,8 μg/L), choć nie zanotowano znamienności statystycznej. Mediana jodurii wyniosła 101,1 μg/L – wartość ta nie charakteryzuje endemii wola.
Różnice między średnią wartością stężenia jodków w próbkach moczu wśród przebadanych dzieci w roku 1994 oraz w 1999 (porównując zarówno grupy samych dziewcząt, samych chłopców, jak i wszystkie przebadane dzieci razem) były istotne statystycznie przy poziomie istotności p < 0,001.
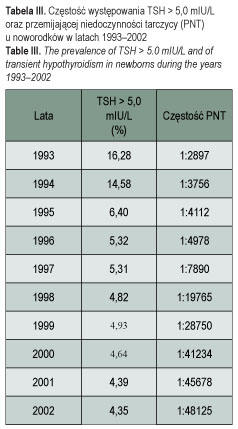
W tabeli III zamieszczono dane dotyczące częstości występowania odsetka noworodków z TSH > 5 mIU/L oraz częstości występowania przemijającej niedoczynności tarczycy (PNP): zaobserwowano systematyczny spadek odsetka noworodków z TSH > 5,0 mIU/L z 16,28% w roku 1993 do 4,35% w 2002 oraz zmniejszenie częstości występowania przemijającej niedoczynności tarczycy.
Z analizy wykonanych 431 badań cytologicznych tarczycy wynika, że istnieją statystycznie znamienne różnice (p < 0,001) częstości występowania poszczególnych rozpoznań cytologicznych w latach 1992-1996 (okres przed wprowadzeniem obligatoryjnego modelu profilaktyki jodowej) w porównaniu z latami 1997-2001 (czas po wprowadzeniu profilaktyki). Zaobserwowano spadek częstości występowania gruczolaków pęcherzykowych w latach 1997-2001 oraz wzrost częstości zapaleń tarczycy w tym samym przedziale czasowym. Wyniki analizy przedstawiono w tabeli IV.
Omówienie wyników
Przedstawione w obecnej pracy dane są zbieżne z innymi doniesieniami, które świadczą o wzroście spożycia jodu wśród populacji naszego kraju:
1. Nastąpił znaczący spadek referencyjnych wartości 24-godzinnego wychwytu tarczycowego 131I [12].
2. Stwierdzono, że w większości obszarów kontrolowanych na terenie kraju częstość wola w grupie dzieci od 6 do 8 roku życia obniżyła się do granicy endemii i stanu normalnego, tj. do około 5%, a stężenie jodu w moczu zwiększyło się średnio o 50%, osiągając średnią wartość około 100 μg/L. U kobiet zaobserwowano zmniejszenie częstości wola rozlanego, u noworodków wybitnie zmniejszyła się częstość występowania hipertyreotropinemii powyżej 5,0 mIU/L [13].
3. W latach 1991–2000 w południowo–wschodniej Polsce stwierdzono stopniowe obniżanie się odsetka poziomów TSH powyżej 5,0 mIU/L u noworodków z 20,4% do 5,7%. Jednocześnie zanotowano zmniejszenie częstości występowania przemijającej niedoczynności tarczycy z 1 : 3920 w 1991 roku do 1 : 40 010 w roku 2000 [14].
4. Zanotowano spadek częstości formułowania wniosku diagnostycznego „guz / nowotwór pęcherzykowy” z 9,9% w 1993 roku do 3,2% w 2001 roku. Równocześnie bardzo wyraźnie spadło ryzyko ujawnienia nowotworu złośliwego w pooperacyjnym badaniu histopatologicznym w guzkach, które zostały zdiagnozowane cytologicznie jako „nowotwór pęcherzykowy” ,z 15% w roku 1992 do poniżej 5% w 2001 [15].
Wnioski
1. Zastosowanie profilaktyki jodowej poprzez wykorzystanie soli kuchennej z dodatkiem KI zwiększyło spożycie jodu wśród dzieci szkoły podstawowej w Opocznie, w wyniku czego normalizacji uległy wskaźniki występowania chorób z niedoboru jodu.
2. Zmniejszenie wartości odsetka TSH > 5,0 mIU/L w badaniach przesiewowych wrodzonej niedoczynności tarczycy w latach 1993-2002 oraz spadek częstości występowania przemijającej niedoczynności tarczycy w tym samym okresie czasu, świadczą o zmniejszeniu niedoboru jodu w makroregionie łódzkim.
3. Zmniejszenie częstości rozpoznawanych w badaniu cytologicznym tarczycy gruczolaków pęcherzykowych potwierdza skuteczność profilaktyki jodowej w makroregionie łódzkim.
Piśmiennictwo
1. Korman E.; Patogeneza wola prostego u dzieci i młodzieży; Ped. Prakt. 1995:3, 15-24
2. Lewiński A.; Wczesna diagnostyka chorób gruczołów wydzielania wewnętrznego; Endokrynol. Pol. – Polish J. Endocrinol. 1999:50, supl. 2 do z. 4, 1-26
3. Khurana K.K., Labrador E., Izquierdo R. et al.; The role of fine-needle aspiration biopsy in the management of thyroid nodules in children, adolescents, and young adults: a multi–institutional study; Thyroid 1999:9, 383-386
4. Lewiński A., Ferenc T., Sporny S. et al.; Thyroid carcinoma: diagnostic and therapeutic approach: genetic background review; Endocr. Regul. 2000:34, 99-113
5. Belfiore A., Rosa G.L., Padova G. et al.; The frequency of cold thyroid nodules and thyroid malignancy in patient from iodine deficient area; Cancer 1987:60, 3096-3102
6. Glinoer D.; Gruczoł tarczowy a ciąża: ograniczenie podaży jodu i mechanizm powstawania wola obojętnego; Thyroid Internat., Merck 1995:2, 3-13
7. Delange F., Bourdoux P., Laurence M., et al.; Neonatal thyroid function in iodine deficiency. [w:] Iodine Deficiency in Europe; Red. Delange F., Dunn J.T., Glinoer D. Plenum Press New York 1993, 199-209
8. ; World Health Organization, United Nations Children’s Fund, International Council for Control of Iodine Deficiency Disorders: Indicators for Assessing Iodine Deficiency Disorders and Their Control through Salt Iodination; Publication WHO/NUT/94,6 World Health Organization Geneva 1994, 1-55
9. Delange F., Benker G., Caron Ph. et al.; Thyroid volume and urinary iodine in European schoolchildren: standardization of values for assessment of iodine deficiency; Eur. J. Endocrinol. 1997:136, 180-187
10. Dunn J.T., Cruthfield H.E., Gutekunst R. et al.; Two simple methods for measuring iodine in urine; Thyroid 1993:3, 119-122
11. Drożdż R.; Metoda katalityczna oznaczania jodu w moczu; Endokrynol. Pol. – Polish J. Endocrinol. 1992:43, supl. 1, 83-88
12. Szybiński Z.; Results of the programmes on iodine deficiency in Poland and monitoring system of mandatory model of iodine prophylaxis; Endokrynol. Pol. – Polish J. Endocrinol. 1998:49, supl. 1 do nr 3, 9-19
13. Szybiński Z.; Niedobór jodu a epidemiologia raka tarczycy w Polsce; Endokrynol. Pol.– Polish J. Endocrinol. 2002: 53, supl.1 do z. 2: 19
14. Tylek-Lemańska D., Rybakowa M., Kumorowicz–Kopiec M. et al.; Badania przesiewowe noworodków w kierunku wrodzonej niedoczynności tarczycy a monitorowanie niedoboru jodu w środowisku w Polsce południowo-wschodniej w latach 1985-2000; Endokrynol. Ped. 2002:1, 37-46
15. Słowińska-Klencka D., Klencki M., Lewiński A.; Rozkład częstości wyników biopsji aspiracyjnej cienkoigłowej tarczycy w latach 1992-2001 – wpływ profilaktyki jodowej; Endokrynol. Pol.– Polish J. Endocrinol. 2002:53, supl.1 do z. 2:78